만성 피부염으로 내원하신 분들께 사용해보신 약을 여쭤보면 니조랄과 케토코나졸 연고를 말씀하시는 경우가 꽤 많습니다. 사실 정확히는 “케토코나졸 크림”이지만 많은 분들이 “케토코나졸 연고”라고 하시기 때문에 이 글에서도 편의상 그렇게 표기했습니다.
니조랄과 케토코나졸 연고가 지루성 피부염에 도움이 될 수 있는 건 사실이지만, 더 좋은 제품이 있는 상황인데도 두 제품을 사용하시는 분들이 종종 계십니다.
그래서 같은 진균증 중에서도 어떤 경우에 두 제품이 잘 듣고, 어떤 경우엔 다른 제품이 나은지 정리해보았습니다.

목차
피부에 문제를 일으키는 진균 세 종류
진료실에서 보는 진균은 크게 세 종류입니다. 각각 먹이와 서식지가 다르고, 항진균제에 대한 감수성도 다릅니다.1
진균은 자라는 모양에 따라 실 모양으로 자라는 사상균과 단세포로 동그랗게 자라는 효모균으로 나뉩니다. 무좀을 일으키는 피부사상균은 사상균 계열, 말라세지아와 칸디다는 효모균 계열입니다.
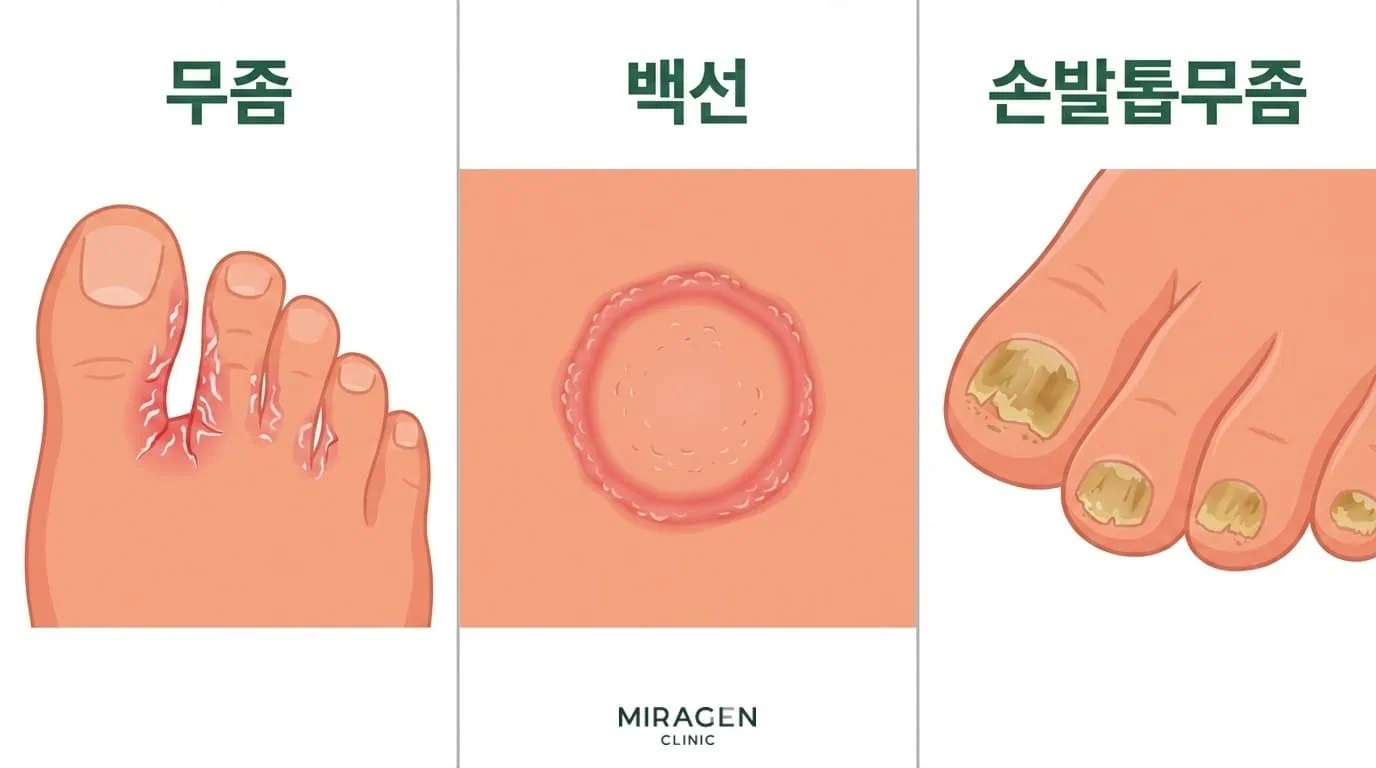
피부사상균
케라틴을 영양분으로 삼는 곰팡이입니다. 각질층, 손발톱, 모발 등 케라틴이 풍부한 조직을 파고들며, 무좀, 체부 백선, 완선, 두부 백선, 손발톱 무좀이 모두 피부사상균 감염입니다. 표재성 진균 감염 중 전 세계적으로 가장 흔한 유형이기도 합니다.
말라세지아
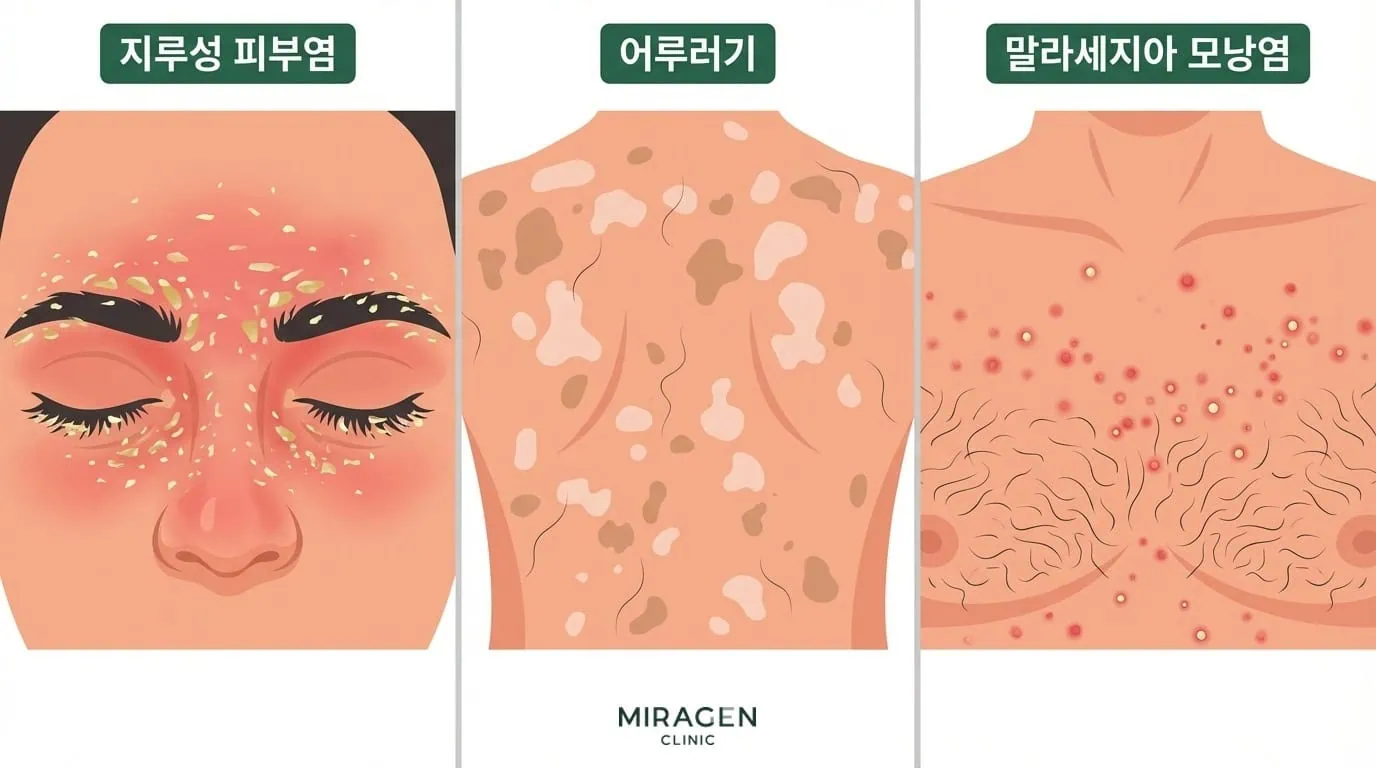
피지를 먹고 사는 효모균입니다. 정상 피부에도 존재하지만, 과증식하면 지루성피부염이나 어루러기를 일으킵니다. 피지 분비가 많은 두피, 얼굴 T존, 가슴, 등에 주로 문제가 됩니다.
칸디다
따뜻하고 습한 환경에서 증식하는 효모균입니다. 겨드랑이, 사타구니, 가슴 아래 등 피부가 접히는 부위에 피부 칸디다증을 일으키며,6 기저귀를 차는 영유아나 면역이 저하된 분에게 더 잘 생깁니다.
항진균제가 진균을 죽이는 원리
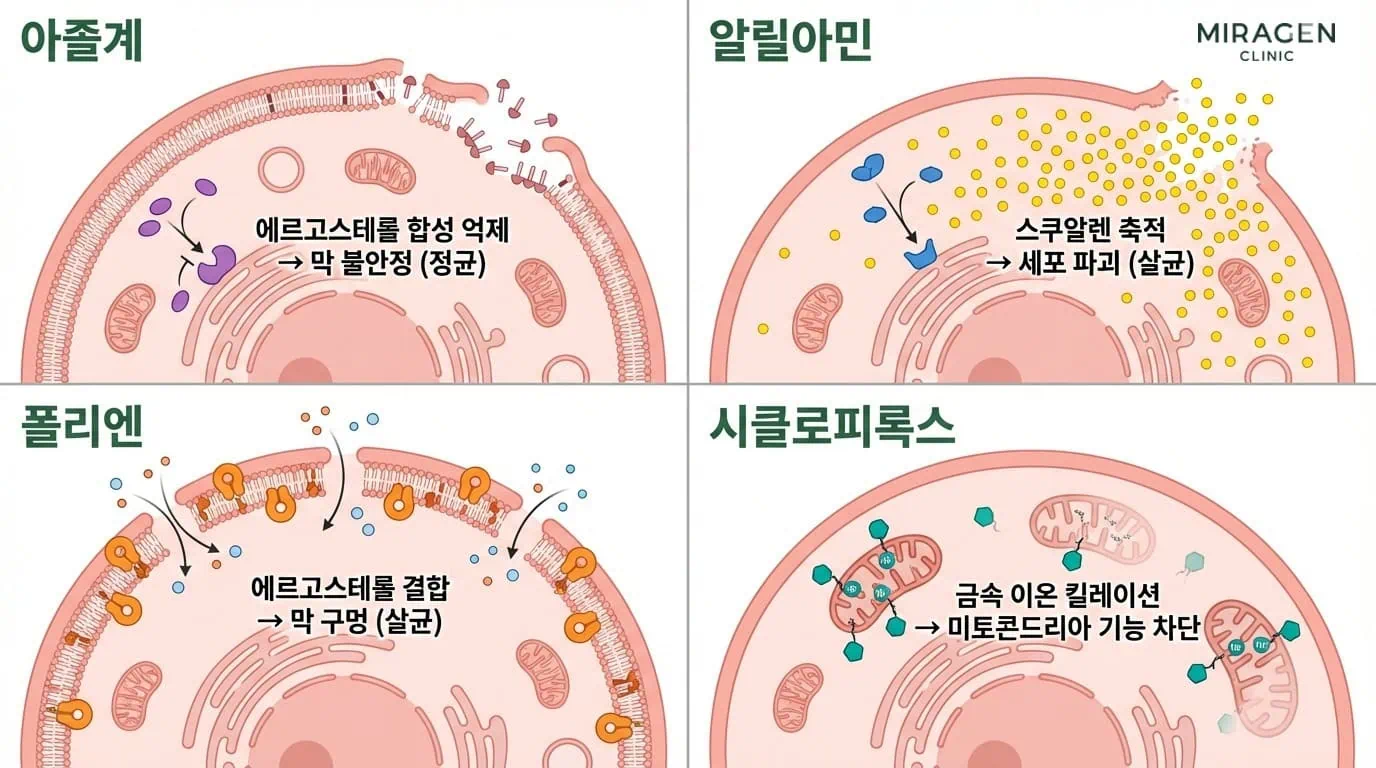
항진균제의 주요 표적은 진균의 세포막을 구성하는 에르고스테롤입니다. 계열마다 에르고스테롤을 공격하는 방식이 다르고, 그래서 효과를 보이는 진균의 범위도 달라집니다.1
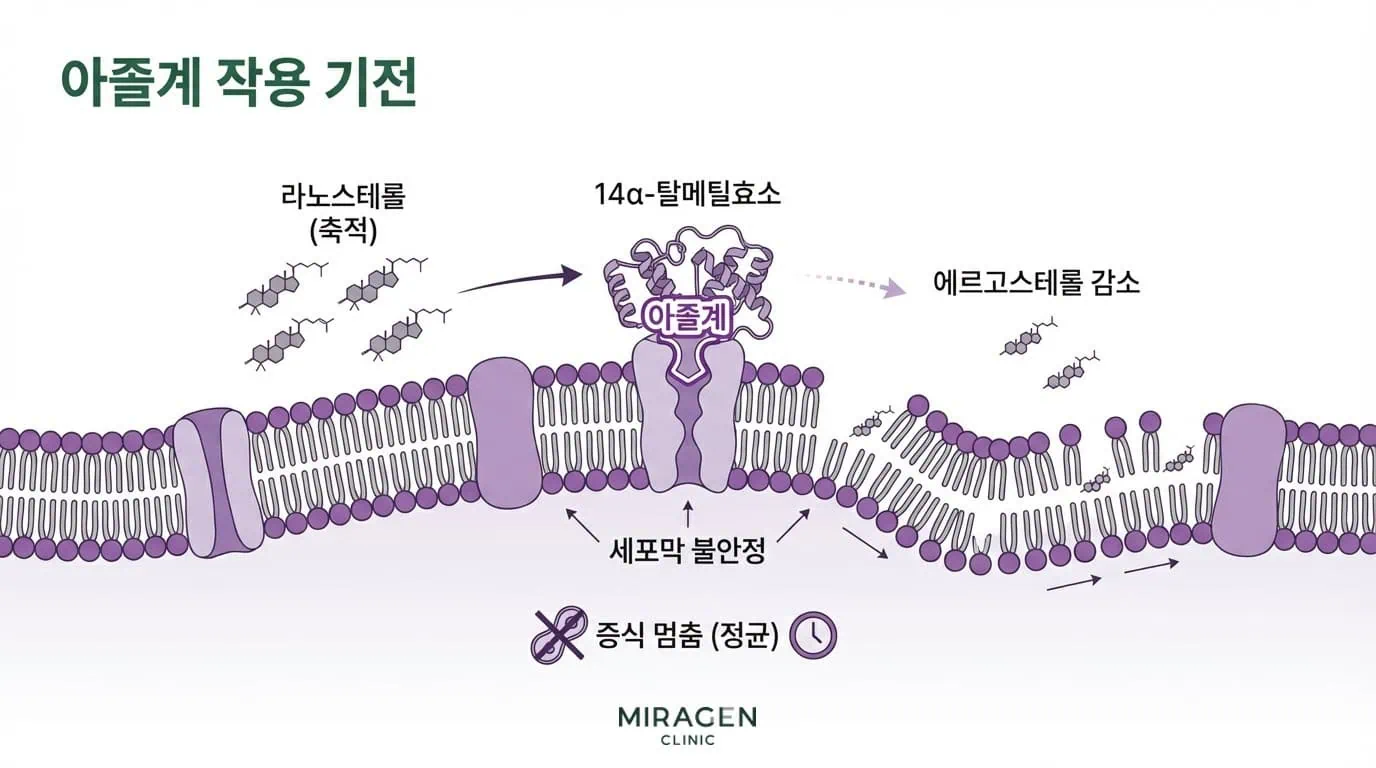
아졸
란오스테롤 14α-탈메틸효소를 억제해 에르고스테롤 합성을 줄이는 방식입니다. 세포막이 불안정해지면서 진균 증식이 멈추지만, 직접 죽이지는 못하는 정균제입니다. 완전한 제거는 면역계가 맡게 됩니다.
스펙트럼이 넓어서 피부사상균, 말라세지아, 칸디다 세 종류 모두에 효과가 있습니다. 특히 말라세지아에는 가장 근거가 두꺼운 약물입니다.4
대표 제품은 니조랄액(케토코나졸), 케토코나졸 연고(케토코나졸), 주블리아 외용액(에피나코나졸), 카네스텐 크림(클로트리마졸)이 있습니다. 넷 다 외용제입니다.
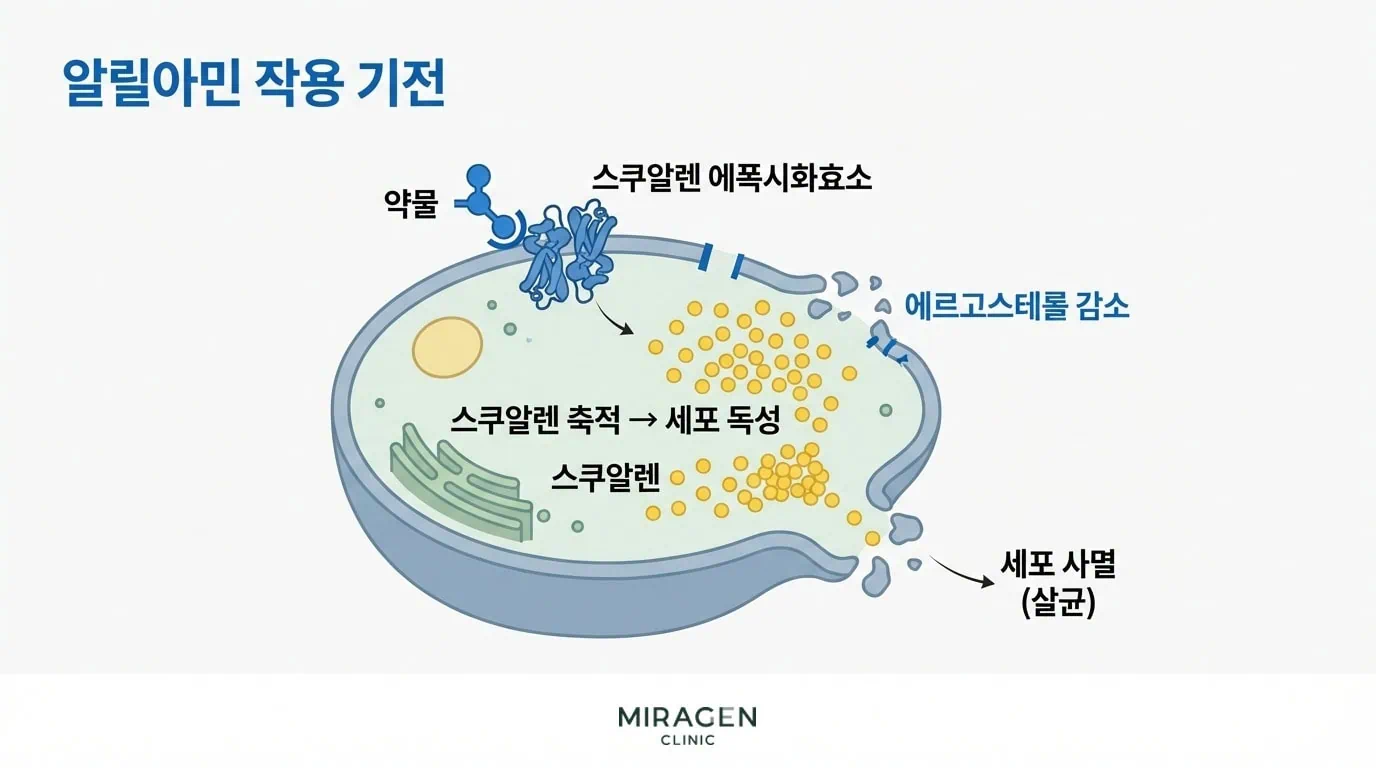
알릴아민
아졸계와 똑같이 에르고스테롤 합성을 막지만, 아졸의 타겟인 효소보다 더 앞 단계인 스쿠알렌 에폭시화효소를 차단하기 때문에 쓰이지 못한 스쿠알렌이 세포에 쌓입니다. 이 자체가 진균 세포에 독성으로 작용합니다.
에르고스테롤 감소와 스쿠알렌 독성이 동시에 작용하기 때문에, 알릴아민은 진균을 직접 죽이는 살균제입니다. 여러 임상시험을 종합한 분석에서 알릴아민의 완치율이 70%로, 아졸계 47%보다 높았습니다.2 살균 작용 덕분에 치료 기간이 짧고 재발률도 낮은 경향이 있습니다.
다만 알릴아민은 피부사상균에 특화된 약물입니다. 말라세지아나 칸디다에 대한 효과는 제한적이어서, 효모균 감염에는 아졸계가 더 적합합니다.5
대표 제품은 외용제인 라미실 크림(테르비나핀)과 경구제인 라미실정(테르비나핀)이 있습니다.
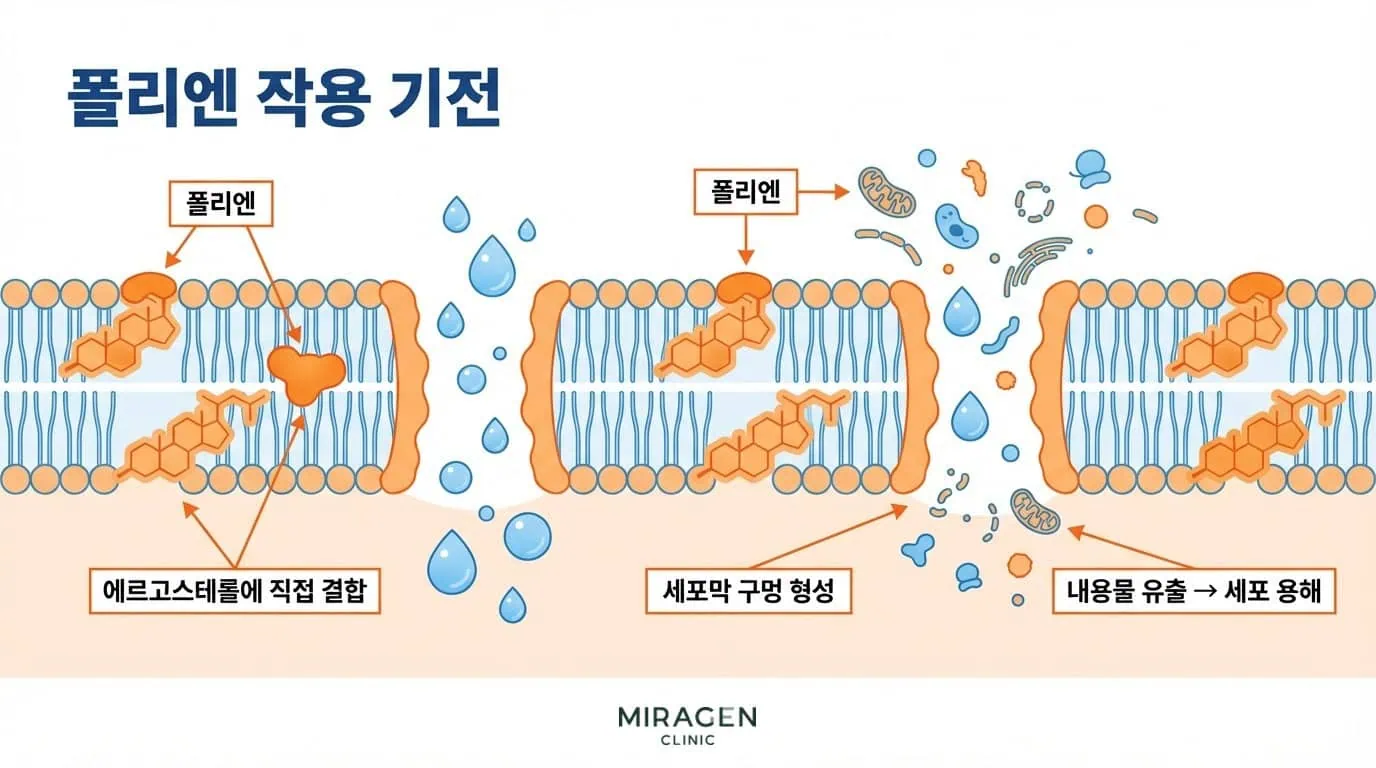
폴리엔
합성 과정을 건드리지 않고 이미 만들어진 에르고스테롤에 직접 달라붙습니다. 세포막에 물리적인 구멍이 뚫리면서 내용물이 빠져나오고, 진균이 용해됩니다.1 칸디다에 효과가 좋지만 피부사상균에는 잘 듣지 않아서, 주로 피부 칸디다증에 사용합니다.
대표 제품은 마이코스타틴 연고(니스타틴)가 있습니다.
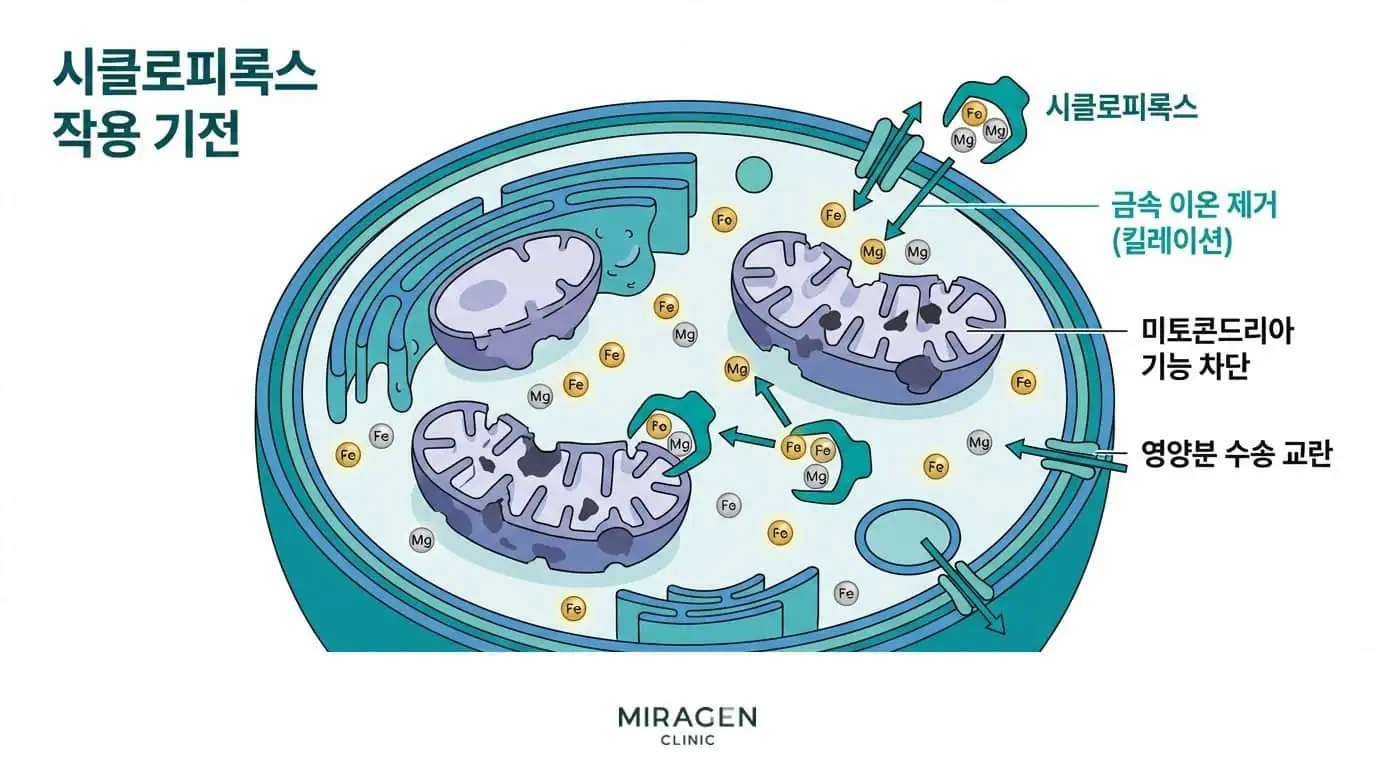
시클로피록스
위 세 계열과 작용 원리가 다릅니다. 철 같은 금속 이온을 잡아채서 진균의 미토콘드리아 기능과 영양분 수송을 교란합니다. 에르고스테롤 경로를 우회하기 때문에, 항진균제 중 스펙트럼이 가장 넓은 약물입니다. 피부사상균, 칸디다, 말라세지아를 모두 커버하며, 아졸에 내성인 칸디다종에도 효과가 있다는 보고가 있습니다.3
대표 제품은 로푸록스겔(시클로피록스)이 있습니다.
어떤 진균에 어떤 항진균제를 쓸까
피부사상균(무좀, 체부 백선, 완선) | 알릴아민
피부사상균 감염에는 알릴아민계 성분인 테르비나핀 외용제(라미실 크림) 1순위입니다. 살균 작용 덕분에 아졸계보다 완치율이 높고 재발도 적은 편입니다.2,5 하루 1~2회, 2~4주 도포가 기본입니다. 증상이 사라져도 1~2주 더 바르는 것이 남은 진균을 제거하는 데 도움이 됩니다.1
범위가 넓거나 도포에 반응이 없으면 경구 테르비나핀(라미실정) 250mg을 1~2주 복용합니다. 손발톱 무좀의 경우에도 경구 치료가 완치율이 가장 높지만, 간 기능이 좋지 않거나 약물 상호작용이 걱정되면 주블리아(에피나코나졸 10% 외용액) 도포도 선택지입니다. 손발톱 침투가 좋아 과거 바르는 약보다 완치율이 의미 있게 올라갔습니다. 최근 일부 지역에서 테르비나핀에 반응이 떨어지는 피부사상균이 보고되고 있으나, 한국에서는 아직 드문 편입니다.7
말라세지아(지루성피부염, 어루러기) | 아졸
말라세지아 관련 질환에는 아졸계 성분인 케토코나졸 외용제(니조랄, 케토코나졸 크림)가 가장 근거가 두텁습니다. 여러 임상시험을 종합한 분석(12건, 3,253명)에서 위약 대비 31% 높은 호전율을 보였고, 5명을 치료하면 1명이 뚜렷한 호전을 보이는 수치입니다.4 시클로피록스(로푸록스겔)도 비슷한 수준의 효과를 보입니다.4 니조랄은 국내에서 가장 흔한 케토코나졸 외용제입니다.
칸디다 | 아졸, 폴리엔
칸디다 감염에는 아졸계 성분인 클로트리마졸 외용제(카네스텐 크림)나 폴리엔계 성분인 니스타틴 외용제(마이코스타틴 연고)를 2주간 도포합니다.6 습한 환경 자체를 개선하는 것이 재발 방지의 핵심이므로, 해당 부위를 건조하게 유지하고 통풍이 잘 되는 옷을 입는 것이 약물만큼 중요합니다.
위에서 다룬 성분별 대표적인 제품들을 요약한 표입니다.
| 제품명 | 주요 적응증 | 구분 | 약국 구매 | 성분 | 계열 |
|---|---|---|---|---|---|
| 니조랄 | 지루성피부염, 어루러기, 비듬 | 외용제 | 가능 | 케토코나졸 | 아졸 |
| 카네스텐 크림 | 무좀, 칸디다 | 외용제 | 가능 | 클로트리마졸 | 아졸 |
| 라미실 크림 | 무좀, 백선 | 외용제 | 가능 | 테르비나핀 | 알릴아민 |
| 로푸록스겔 | 지간형 족부백선, 지루성피부염 | 외용제 | 가능 | 시클로피록스 | 시클로피록스 |
| 마이코스타틴 | 피부 칸디다증 | 외용제 | 가능 | 니스타틴 | 폴리엔 |
| 주블리아 | 손발톱 무좀 | 외용제 | 처방 필요 | 에피나코나졸 | 아졸 |
| 라미실정 | 손발톱 무좀, 광범위 백선 | 먹는 약 | 처방 필요 | 테르비나핀 | 알릴아민 |
| 스포라녹스 | 손발톱 무좀, 체부백선 | 먹는 약 | 처방 필요 | 이트라코나졸 | 아졸 |
| 디푸루칸 | 칸디다증, 어루러기 | 먹는 약 | 처방 필요 | 플루코나졸 | 아졸 |
진균제마다 잘 듣는 진균이 다릅니다. 따라서 원인 진균을 확인하고 거기에 맞는 항진균제를 고르는 것이 치료의 첫걸음입니다.
참고 문헌
- Hay R. Therapy of Skin, Hair and Nail Fungal Infections. J Fungi (Basel). 2018;4(3):99.
- Crawford F, Hollis S. Topical treatments for fungal infections of the skin and nails of the foot. Cochrane Database Syst Rev. 2007;(3):CD001434.
- Sonthalia S, Agrawal M, Sehgal VN. Topical Ciclopirox Olamine 1%: Revisiting a Unique Antifungal. Indian Dermatol Online J. 2019;10(4):481-485.
- Okokon EO, Verbeek JH, Ruotsalainen JH, et al. Topical antifungals for seborrhoeic dermatitis. Cochrane Database Syst Rev. 2015;(5):CD008138.
- Gupta AK, Foley KA, Versteeg SG. New Antifungal Agents and New Formulations Against Dermatophytes. Mycopathologia. 2017;182(1-2):127-141.
- Müller VL, Kreuter A, Uhrlaß S. Relevant aspects of Candida species in dermatology: An overview. Dermatologie (Heidelb). 2025;76(9):544-550.
- Gupta AK, Wang T, Piguet V. Recalcitrant dermatophytosis: clinicomycological features and challenges in management. Expert Opin Pharmacother. 2025;26(18):1985-1996.
자주 묻는 질문
Q. 무좀약을 지루성피부염에 써도 되나요?
Q. 항진균제 연고를 얼마나 오래 발라야 하나요?
A. 무좀이나 백선은 2~4주, 어루러기는 2~3주, 피부 칸디다증은 2주가 일반적입니다. 증상이 사라져도 처방된 기간을 채워야 재발이 줄어듭니다.
Q. 항진균제도 내성이 생기나요?
A. 최근 일부 지역에서 테르비나핀에 반응하지 않는 피부사상균이 보고되고 있습니다. 한국에서는 아직 드물지만, 항진균제를 적절한 용량과 기간으로 사용하는 것이 내성 예방의 기본입니다.

아토피, 주사피부염, 지루성피부염
진료를 봅니다.
커뮤니티에 올려주신 소중한 후기들 덕분에 먼 곳에서도 찾아주시는 만큼,
정성 어린 진료로 보답하겠습니다
한덕규
미라젠의원 대표원장
University of Michigan, Ross School of Business 졸업
충남대학교 의학전문대학원 졸업
(전) 이화피닉스요양병원 대표원장
(현) 미라젠의원 대표원장

